盘点不可不知的六大产兆
人类为阵痛和分娩的准备是需要经过大约280天(40周)孕期的累积。为什么会阵痛和什么时候会阵痛,目前还没有任何的学说可以全盘的解释和分析。早期人们认为,引发阵痛和分娩是因为腹中的胎儿认为子宫外的环境比子宫内要好,所以急着要出来。后来尝试从各个角度:如胎盘的因素、母体的因素、免疫的因素、和母体、胎儿之间内分泌的因素等,来探讨诱发生产阵痛的奥秘,但是还是无法提出一个很圆满的学说。同样的,在临床上也尚无法预知从何时产前不规则的偶发性子宫收缩会转变成密集规律性的阵痛。所以现阶段对于“阵痛”的定义是指:一连串的协调性和有效率的非自主性的子宫收缩,其结果是使子宫颈持续的变薄和扩张,最终导致怀孕的产物被排出。
理论归理论,跟孕妇们比较有切身关系的事项是:我要注意些什么?
产兆1:胎动
怀孕后期因为胎儿成长迅速,羊水减少,胎儿可以活动的空间相对的减少了,所以胎动也会明显的减少了。胎动的次数多少算是安全呢?其实目前尚无定论,因为胎动的次数因人而异,而且每个母亲的主观感受也不同。研究显示,平均每日要花上2.7个小时才会感受到10次的胎动。因此就有专家提议,只要在2个小时内有感受到10次的胎动,就可以放宽心。或是每天固定一个时段数1个小时,如果胎动次数都在平均值内就可以放心。反之如果胎动的次数明显的增加或是减少50%以上,应速就医诊察。
产兆2:轻松感
上腹部的压迫减轻了,这是因为胎儿头部降入骨盆腔的关系,所以感觉呼吸变得顺畅了,同时饮食的不适也改善了。多数的初产妇(第一胎)会在36~38周之间感受到这个变化,而经产妇(非第一胎)则不一定。此时可以开始注意落红,破水或是阵痛的到来。
产兆3:落红或现血
这是子宫颈变薄、变软而有的黏液的血性分泌物,呈粉红或暗红色,若现血量少,尚不需入院,继续观察即可。根据统计落红后的一周内都会开始阵痛。
产兆4:破水
这是包围胎儿及羊水的胎膜破裂所致,羊水是无色、清澈、带有腥味的液体,会持续且不自主的自阴道流出。尿液则是清澈,淡褐色,具骚味的液体,这是两者之间的差异。若发现破水应尽速就医,此时会建议入院待产,然后视子宫收缩的情况给予适度的处置。
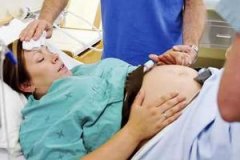
产兆5:阵痛
其实并非每次都可以很容易的区别假性阵痛和真实的阵痛。“痛”是因为子宫强力的收缩,造成暂时性的缺氧而引发疼痛因子的释放,通常产妇的感受是腹痛,腰酸或是背痛。阵痛时整个腹部变得很硬,不痛时则很软。真正的阵痛是规律性的而且是越来越密集的,起初可能是每10分钟会收缩一次,每次持续10-30秒。但是随着产程的进展,收缩变成每3-4分钟就会收缩一次,每次持续30-60秒。收缩的强度和持续的时间不会因按摩、走动、卧床、或药物的影响而减轻。最重要的是子宫颈会变薄而且有效的扩张。假性阵痛就刚好与上述相反;子宫为收缩不规则(间隔10-30分钟不等),下腹部轻微的酸痛不适,经按摩、走动或休息可以缓解,对子宫颈的扩张毫无帮助。此时医师通常会先内诊评估子宫颈的状况,若还是很厚且未扩张则会建议产妇回家等待,持续注意胎动,再视阵痛的情况,若有破水或是出血量增加时再返诊。
产兆6:便意感
肛门不自主的想用力,有排便的感觉。对于经产妇这是很重要的征兆,因为经产妇的子宫颈在平常时已有稍许的扩张(因为被前胎撑开过),所以当明显阵痛时,子宫颈扩张的速度迅速,此时应深呼吸哈气,不要用力尽速到医院。住院的时机需要经过医师审慎的评估,而这是对临床医师在专业上和经验上的一项考验。临床上的评估依据是综合内诊的发现,胎儿监测器上的显示数据,和产妇的主观意识。内诊主要是评估子宫颈扩张的程度,子宫颈的长度及厚度,胎位,胎头的位置(是否有下降)和是否有破水。胎儿监测器主要是记录胎儿心搏的变化和子宫收缩的频率以及压力。经产妇的主观意识是她对于子宫收缩的忍受度和便意感。曾经有过案例经产妇的主观意识比临床判断还准确,产妇虽然只觉得腰酸但是有强烈的便意感,在医师还未来得及评估前,产妇就先告诉你她要生了。
住院时机
住院的时机为何重要,因为太早入院待产,无形中会让产妇及其家属产生产程过长的错觉,进而要求剖腹生产。但是如果太晚入院则会造成医护人员手忙脚乱,在没有妥善的处置下就生了,在匆忙中有时会忽略了一些重要的事项而增加产妇及胎儿的风险。第一胎的产程通常会比较长,痛个三两天才生是司空见惯的。如果医师评估没有很快就会生的话(没有破水,子宫颈扩张未达3‘4公分),一般会建议产妇回家等待,这时就要注意前面提及的七项产兆。几乎所有的医疗院所应都具备了生产需知的卫教单,建议近临盆的孕妇们详细的看一看,甚至留一份在身边。多一分的准备就有多一分的安全感,和减少一分的焦虑及不安。
- 备 孕
- 怀 孕
- 分 娩
- 新生儿
- 婴 儿
- 幼 儿
- 学龄前